¿Somos todos prediabéticos?
 Incluso si un médico le asegura que su nivel de azúcar en la sangre es "normal", la evidencia alarmante documenta que usted corre un riesgo significativo de muerte prematura a menos que logre un control óptimo de la glucosa las 24 horas del día.
Incluso si un médico le asegura que su nivel de azúcar en la sangre es "normal", la evidencia alarmante documenta que usted corre un riesgo significativo de muerte prematura a menos que logre un control óptimo de la glucosa las 24 horas del día.
Life Extension® advirtió hace mucho tiempo sobre los peligros silenciosos cuando el azúcar en sangre en ayunas supera los 85 mg/dL. Nuevos estudios científicos validan esta posición.
Aún más insidiosos son los datos que muestran que los "picos" de azúcar en la sangre que ocurren después de cada comida aumentan dramáticamente el riesgo de enfermedad cardiovascular, daño en la retina y cáncer.
A menos que se tomen medidas para suprimir los aumentos repentinos de azúcar después de las comidas, cada comida copiosa que ingiera puede desencadenar una peligrosa cascada metabólica que da como resultado daño celular y un envejecimiento acelerado.
Afortunadamente, existen métodos probados para apoyar el nivel óptimo de azúcar en la sangre durante todo el día.
El último es un extracto de grano de café verde que se dirige a una enzima crítica involucrada en los picos de azúcar en la sangre después de las comidas. Cuando se probó en humanos en un estudio controlado con placebo, este extracto natural produjo una asombrosa caída del 32 % en el nivel de azúcar en la sangre después de las comidas.1
Una epidemia de niveles elevados de azúcar en la sangre
 ¡El porcentaje de adultos que sufren niveles altos de azúcar en la sangre de forma crónica es asombroso!
¡El porcentaje de adultos que sufren niveles altos de azúcar en la sangre de forma crónica es asombroso!
Un informe evaluó a 46 000 personas de mediana edad y encontró que más del 80 % tenía un nivel de azúcar en sangre en ayunas de 85 mg/dl o más.2
Otro estudio en el que participaron 11 000 personas de mediana edad y mayores mostró que más del 85 % tenía un nivel de azúcar en sangre en ayunas de 85 mg/dl o más.3
Dado que la incidencia de la enfermedad comienza a aumentar cuando el azúcar en sangre en ayunas se eleva por encima de estos niveles, esto significa que la gran mayoría de los seres humanos que envejecen en la actualidad sufren daños celulares crónicos asociados con niveles elevados de azúcar en sangre.
Esta epidemia de niveles elevados de azúcar en la sangre acelerará las enfermedades relacionadas con la edad hasta que la profesión médica se dé cuenta de que los valores de sus pruebas para definir el nivel "normal" de azúcar en la sangre son terriblemente defectuosos.
Los defectos fatales de la medicina convencional
 Hay dos problemas principales con la forma en que la medicina convencional ve el azúcar en la sangre.
Hay dos problemas principales con la forma en que la medicina convencional ve el azúcar en la sangre.
En primer lugar, el rango "normal" de azúcar en la sangre en ayunas aún es demasiado alto. Los criterios actuales especifican que usted no es "diabético" a menos que la glucosa en sangre en ayunas supere los 125 mg/dl. El rango entre 100 y 125 mg/dL se considera "prediabético".4 En otras palabras, con una lectura de azúcar en la sangre de 99 mg/dL, su médico le dirá que todo está bien y lo enviará a casa ignorante de los peligros que acechan. dentro de tu cuerpo.
Recuerde que el control óptimo de la glucosa ocurre cuando la glucosa en sangre en ayunas se mantiene entre 70 y 85 mg/dL. Esto significa que los niveles de glucosa en ayunas que los médicos aceptan hoy como "normales" están en realidad peligrosamente elevados.
En segundo lugar, los médicos convencionales no informan a sus pacientes sobre los riesgos de los picos de azúcar en la sangre después de las comidas (posprandiales). Después de cada comida, estos aumentos repentinos de azúcar en la sangre dañan los delicados vasos sanguíneos del cerebro, el corazón, los riñones y los ojos, y aceleran el envejecimiento de las células y los tejidos de todo el cuerpo.
Utilizar solo lecturas de glucosa en sangre en ayunas no detecta peligrosos picos de glucosa después de las comidas que presentan un mayor riesgo de muerte.5,6 La verdad crítica es que las definiciones estándar de diabetes están peligrosamente desactualizadas.
 La investigación científica muestra que los picos de azúcar en sangre después de las comidas son potencialmente más dañinos que los aumentos de azúcar en sangre en ayunas.7-10 Por ejemplo, en personas con niveles de azúcar en sangre "normales" y pruebas de tolerancia a la glucosa "normales", el riesgo de aumenta en un 58 % por cada aumento de 21 mg/dL en el nivel de azúcar en la sangre después de las comidas.11 Y para un aumento similar de la glucosa después de las comidas, el riesgo de morir por enfermedad cardiovascular aumenta en un 26 %.12 Es necesario controlar el nivel de glucosa después de las comidas. reconocido como un componente crítico en la reducción de las complicaciones cardiovasculares.13
La investigación científica muestra que los picos de azúcar en sangre después de las comidas son potencialmente más dañinos que los aumentos de azúcar en sangre en ayunas.7-10 Por ejemplo, en personas con niveles de azúcar en sangre "normales" y pruebas de tolerancia a la glucosa "normales", el riesgo de aumenta en un 58 % por cada aumento de 21 mg/dL en el nivel de azúcar en la sangre después de las comidas.11 Y para un aumento similar de la glucosa después de las comidas, el riesgo de morir por enfermedad cardiovascular aumenta en un 26 %.12 Es necesario controlar el nivel de glucosa después de las comidas. reconocido como un componente crítico en la reducción de las complicaciones cardiovasculares.13
Lo que los médicos no se dan cuenta es que una lectura de glucosa en ayunas aislada no proporciona información sobre el control de la glucosa de sus pacientes a lo largo del día. Entonces, cuando un paciente tiene una lectura de glucosa en ayunas de, digamos, 95 mg/dL, este puede ser un número artificialmente bajo que no refleja el estado de glucosa de todo el día en el mundo real del paciente que puede ser considerablemente más alto.
Por ejemplo, un paciente con una lectura de glucosa en ayunas de 95 mg/dL puede pasar la mayor parte del día significativamente por encima de 150 mg/dL, ya que su cuerpo envejecido no puede neutralizar el impacto del exceso de calorías que ingiere de forma crónica.
Sin controlar los picos de azúcar en ayunas y posprandiales, se prepara el escenario para un envejecimiento acelerado y una serie de enfermedades degenerativas.
Por qué estamos predispuestos a la glucosa elevada
 Si el nivel de azúcar en la sangre baja demasiado, la muerte se produce rápidamente, ya que las células del cerebro no pueden funcionar por mucho tiempo sin la glucosa adecuada. Para protegerse contra la muerte aguda en el estado de casi inanición que encontraron nuestros antepasados, el cuerpo desarrolló mecanismos compensatorios para garantizar que los niveles de glucosa no bajen demasiado.
Si el nivel de azúcar en la sangre baja demasiado, la muerte se produce rápidamente, ya que las células del cerebro no pueden funcionar por mucho tiempo sin la glucosa adecuada. Para protegerse contra la muerte aguda en el estado de casi inanición que encontraron nuestros antepasados, el cuerpo desarrolló mecanismos compensatorios para garantizar que los niveles de glucosa no bajen demasiado.
El problema con estos mecanismos de protección es que hacen que la mayoría de las personas que envejecen en la actualidad sufran un nivel de azúcar en la sangre peligrosamente elevado, ya que la hambruna generalizada ya no existe en las sociedades modernas.
Cómo ocurre la sobrecarga crónica de glucosa
 Si bien la glucogenólisis protegió a nuestros antepasados del hambre aguda y la muerte, el impacto en las personas de hoy es el opuesto. A medida que envejecemos, este mecanismo de control interno (glucogenólisis) funciona mal, lo que da como resultado niveles de glucosa en sangre peligrosamente altos.
Si bien la glucogenólisis protegió a nuestros antepasados del hambre aguda y la muerte, el impacto en las personas de hoy es el opuesto. A medida que envejecemos, este mecanismo de control interno (glucogenólisis) funciona mal, lo que da como resultado niveles de glucosa en sangre peligrosamente altos.
Otro factor que causa niveles elevados de glucosa implica la creación excesiva de glucosa nueva en el cuerpo. En personas sanas, un proceso bioquímico conocido como gluconeogénesis crea glucosa nueva a partir de otras sustancias, como los aminoácidos, cuando los niveles de azúcar en la sangre son demasiado bajos. Las personas mayores a menudo producen demasiada glucosa a partir de todo tipo de alimentos, incluso cuando los niveles de glucosa en sangre ya son demasiado altos.
Contrariamente a la creencia popular, los carbohidratos no son la única fuente alimenticia de azúcar en la sangre. Los aminoácidos que se encuentran en las proteínas se convierten fácilmente en glucosa en sangre a través de la gluconeogénesis.
Una enzima implicada en la gluconeogénesis y la glucogenólisis es la glucosa-6-fosfatasa.
Con el aumento de la edad y el aumento de los niveles de azúcar en la sangre, el control de la glucosa-6-fosfatasa puede verse afectado. Cuando esto ocurre, la glucosa-6-fosfatasa aumenta la liberación de glucosa almacenada en el hígado (glucogenólisis) y mejora la creación de glucosa (gluconeogénesis)... a pesar de que ya hay suficientes niveles de azúcar en la sangre después de las comidas.
El exceso de actividad de la glucosa-6-fosfatasa es la razón por la que a muchas personas mayores les resulta casi imposible alcanzar niveles óptimos de glucosa. Los compuestos que se dirigen a la glucosa-6-fosfatasa se buscan agresivamente para contrarrestar una epidemia de diabetes que casi se ha triplicado en los Estados Unidos durante las últimas tres décadas.
 Dado que las autoridades médicas convencionales todavía no diagnostican a los pacientes como "diabéticos" hasta que muestran glucosa en ayunas por encima de 125 mg/dL o glucosa después de las comidas por encima de 199 mg/dL, la verdadera cantidad de personas hoy en día cuya salud está siendo destruida por el nivel alto de azúcar en la sangre sigue siendo groseramente subestimado.
Dado que las autoridades médicas convencionales todavía no diagnostican a los pacientes como "diabéticos" hasta que muestran glucosa en ayunas por encima de 125 mg/dL o glucosa después de las comidas por encima de 199 mg/dL, la verdadera cantidad de personas hoy en día cuya salud está siendo destruida por el nivel alto de azúcar en la sangre sigue siendo groseramente subestimado.
Por ejemplo, los datos indican que el riesgo de accidente cerebrovascular aumenta a medida que la glucosa en ayunas aumenta por encima de 83 mg/dl. De hecho, cada aumento de 18 mg/dL por encima de 83 da como resultado un 27 % más de riesgo de morir a causa de un accidente cerebrovascular.14 Por lo tanto, no reducir agresivamente los niveles de glucosa está exponiendo a la gran mayoría de la población estadounidense a la principal causa de discapacidad a largo plazo y la tercera causa de muerte, es decir, el accidente cerebrovascular.
Incluso la adherencia a una dieta baja en calorías, o una dieta baja en carbohidratos, no siempre protege contra el aumento vertiginoso de los niveles de glucosa provocados por la glucosa-6-fosfatasa.
En resumen, los dos factores internos que conspiran para elevar los niveles de glucosa son:
- Glucogenólisis: liberación de la glucosa almacenada en el hígado.
- Gluconeogénesis: creación de nueva glucosa a partir de carbohidratos.
El exceso de expresión de glucosa-6-fosfatasa está implicado en la glucogenólisis y la gluconeogénesis. La supresión de la glucosa-6-fosfatasa ofrece una estrategia crucial para limitar el impacto destructivo del nivel elevado de azúcar en la sangre después de las comidas.
Combatir el exceso de glucosa con ácido clorogénico
 En la búsqueda de formas naturales para inhibir de forma segura los picos de azúcar en la sangre después de las comidas, los científicos centraron su atención en los compuestos vegetales que se dirigen a la enzima glucosa-6-fosfatasa.
En la búsqueda de formas naturales para inhibir de forma segura los picos de azúcar en la sangre después de las comidas, los científicos centraron su atención en los compuestos vegetales que se dirigen a la enzima glucosa-6-fosfatasa.
Los investigadores farmacéuticos han estado ansiosos por descubrir un fármaco que aborde los picos de azúcar en la sangre después de las comidas.15,16 Idealmente, este fármaco suprimiría la glucosa-6-fosfatasa, que está involucrada en la formación de nueva glucosa y la liberación de glucosa desde su sitio de almacenamiento en el hígado.15-18
Nuevos hallazgos emocionantes muestran que un compuesto natural dentro del grano de café verde conocido como ácido clorogénico puede modular los aumentos repentinos de azúcar en la sangre después de las comidas.
Como muestra una multitud de estudios, el consumo de café está asociado con un riesgo reducido de diabetes tipo 2.19-23 Ahora sabemos que el ácido clorogénico del café ejerce importantes propiedades antidiabéticas. Y como muestran estudios recientes, ¡el 80-85% de la población adulta corre el riesgo de sufrir complicaciones diabéticas porque sus niveles de glucosa en sangre son demasiado altos!2
El extracto de café verde mejora el control de la glucosa
El extracto de grano de café verde que se encuentra en los granos de café sin tostar, una vez purificado y estandarizado, produce altos niveles de ácido clorogénico y otros polifenoles beneficiosos que pueden suprimir los niveles excesivos de glucosa en sangre.
Los ensayos clínicos en humanos respaldan el papel del extracto de grano de café verde rico en ácido clorogénico para promover un control saludable del azúcar en la sangre y reducir el riesgo de enfermedades.
Conscientes de la importancia crucial de controlar los picos de azúcar en la sangre después de las comidas, los científicos realizaron un estudio entre 56 voluntarios sanos, desafiándolos con una prueba de tolerancia oral a la glucosa antes y después de una dosis suplementaria de extracto de café verde. La prueba de tolerancia oral a la glucosa es una forma estandarizada de medir la respuesta del azúcar en la sangre después de las comidas de una persona.
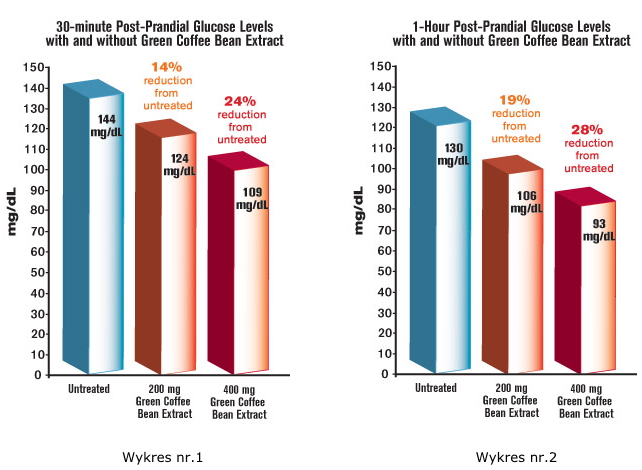
En sujetos que no tomaron extracto de grano de café verde, la prueba de tolerancia oral a la glucosa mostró el aumento esperado de azúcar en la sangre a un promedio de 144 mg/dL después de un período de 30 minutos. Pero en los sujetos que habían tomado 200 mg de extracto de grano de café verde, ese pico de azúcar se redujo significativamente, a solo 124 mg/dL, una disminución del 14 %1 (consulte la figura 1).
Esa impresionante diferencia se mantuvo durante el período de estudio de dos horas con una dosis tan baja como 200 mg de extracto de grano de café verde. Los sujetos tuvieron una reducción media del 19 % del azúcar en la sangre a la hora y una reducción del 22 % (la glucosa bajó a solo 89 mg/dL) a las dos horas, en comparación con los niveles no tratados de cada paciente. En otras palabras, la cantidad de tiempo que los sujetos tuvieron niveles de glucosa en el rango peligroso se redujo drásticamente con el extracto de grano de café verde1 (consulte las figuras 1 y 2).
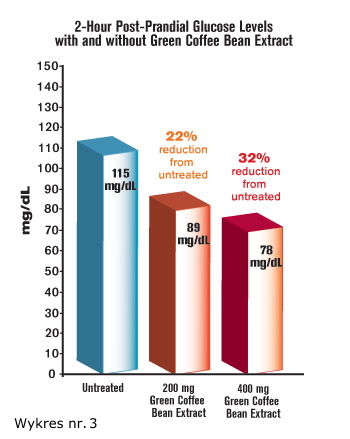
Para decirlo de otra manera, cuando los sujetos no tomaron el extracto de grano de café verde, su lectura de tolerancia oral a la glucosa después de dos horas mostró un nivel de azúcar en la sangre de 115 mg/dL, un nivel superior al deseable. En respuesta a una dosis modesta de 200 mg de extracto de grano de café verde, los niveles de azúcar en la sangre a las dos horas se redujeron a solo 89 mg/dL1 (consulte la figura 3).
Para la mayoría de las personas que envejecen, incluso después de no comer nada durante ocho a doce horas, es difícil lograr una lectura de glucosa "en ayunas" tan baja como 89 mg/dL. Sin embargo, cuando estos sujetos del estudio tomaron 200 mg de extracto de grano de café verde, sus niveles de glucosa cayeron a 89 mg/dl solo dos horas después de beber una solución de glucosa pura. La bebida de glucosa en dosis altas que se usa en las pruebas estándar de tolerancia oral a la glucosa aumenta el nivel de azúcar en la sangre más que las comidas típicas.
Cuando se complementó una dosis más alta (400 mg) de extracto de grano de café verde antes de una prueba de glucosa oral, hubo una reducción promedio aún mayor en el azúcar en la sangre, ¡hasta casi un 28 % en una hora!1
Cómo el extracto de grano de café verde suprime la elevación de glucosa
Los científicos han descubierto que el ácido clorogénico que se encuentra abundantemente en el extracto de grano de café verde inhibe la enzima glucosa-6-fosfatasa que desencadena la formación de nueva glucosa y la liberación de glucosa por parte del hígado.25,26 - picos de comida en el azúcar en la sangre.27
Otro medio por el cual el ácido clorogénico actúa para suprimir los aumentos repentinos de glucosa después de las comidas es mediante la inhibición de la alfa-glucosidasa. Esta enzima intestinal descompone los azúcares complejos y mejora su absorción en la sangre.28 Disminuir la absorción de los azúcares comunes (incluida la sacarosa) limita los picos de glucosa después de las comidas.29
En otro mecanismo importante, el ácido clorogénico aumenta la proteína señal para los receptores de insulina en las células hepáticas.30 Eso tiene el efecto de aumentar la sensibilidad a la insulina, lo que a su vez reduce los niveles de azúcar en la sangre.
 Se ha demostrado que los extractos de plantas ricos en ácido clorogénico reducen los valores de glucosa en sangre en ayunas en más del 15 % en pacientes diabéticos con mala respuesta a la medicación.31 Se observó un efecto similar en voluntarios sanos, cuya absorción intestinal de glucosa se redujo después de un tratamiento con ácido clorogénico. -bebida de café enriquecida.32
Se ha demostrado que los extractos de plantas ricos en ácido clorogénico reducen los valores de glucosa en sangre en ayunas en más del 15 % en pacientes diabéticos con mala respuesta a la medicación.31 Se observó un efecto similar en voluntarios sanos, cuya absorción intestinal de glucosa se redujo después de un tratamiento con ácido clorogénico. -bebida de café enriquecida.32
Cuando se administró un suplemento de ácido clorogénico de 1 gramo antes de las comidas, los niveles de glucosa se redujeron en 13 mg/dL, solo 15 minutos después de una prueba de glucosa oral, lo que demuestra su capacidad para reducir rápidamente el pico de azúcar en la sangre después de las comidas en humanos.33
En un ensayo clínico, los investigadores administraron diferentes dosis de extracto de grano de café verde, estandarizado para ácido clorogénico, a 56 personas. Treinta y cinco minutos más tarde, les dieron a los participantes 100 gramos de glucosa en una prueba de provocación de glucosa oral. Los niveles de azúcar en la sangre se redujeron cada vez más a medida que aumentaba la dosis de prueba de extracto de grano de café verde, de 200 mg a 400 mg. Con la dosis de 400 mg, hubo una disminución total del 24 % en el azúcar en la sangre, solo 30 minutos después de la ingestión de glucosa.1
Esto significa que si tuviera una lectura peligrosa de glucosa después de las comidas de 160 mg/dL, el extracto de grano de café verde la reduciría a 121 mg/dL.
Estos hallazgos están en línea con los datos de apoyo que demuestran los numerosos mecanismos de acción reductores del azúcar en sangre del extracto de grano de café verde.
Otros modelos experimentales revelan que el ácido clorogénico modula favorablemente la expresión génica para potenciar la actividad de las células hepáticas y aumentar los niveles de la hormona adiponectina, que potencia la sensibilidad a la insulina y ejerce efectos antiinflamatorios, antidiabéticos y antiaterogénicos34.
Beneficios y Limitaciones del Alto Consumo de Café
 Muchos estudios epidemiológicos sugieren un beneficio de consumir grandes cantidades de café. El consumo de cantidades moderadas a altas de café se asocia con un riesgo muy reducido de desarrollar diabetes tipo 2.58-61 Los estudios de laboratorio sugieren que el café puede tener efectos antitumorales contra el cáncer de ovario, colon, hígado y otros tipos de cáncer.62-66 Y el café el consumo puede estar asociado con una disminución del riesgo de accidente cerebrovascular en las mujeres, mientras que aquellas que consumen cantidades moderadas de café pueden estar protegidas contra los síndromes coronarios agudos.67,68
Muchos estudios epidemiológicos sugieren un beneficio de consumir grandes cantidades de café. El consumo de cantidades moderadas a altas de café se asocia con un riesgo muy reducido de desarrollar diabetes tipo 2.58-61 Los estudios de laboratorio sugieren que el café puede tener efectos antitumorales contra el cáncer de ovario, colon, hígado y otros tipos de cáncer.62-66 Y el café el consumo puede estar asociado con una disminución del riesgo de accidente cerebrovascular en las mujeres, mientras que aquellas que consumen cantidades moderadas de café pueden estar protegidas contra los síndromes coronarios agudos.67,68
Para muchas personas, beber grandes cantidades de café no es lo ideal.
Grandes cantidades de cafeína pueden ser irritantes. Un estudio encontró que las personas que bebían 12 o más tazas de café al día consumían un total de 960-1380 mg de cafeína.69,70 Para muchas personas, los altos niveles de consumo de cafeína pueden ser indeseables.
Además, es importante señalar que el proceso comercial de tostar los granos de café crea una molécula llamada HHQ, que en realidad reduce parte de la actividad del ácido clorogénico que se encuentra en el café verde.71,72
Un extracto muy bajo en cafeína derivado del grano de café verde sin tostar proporciona una dosis estandarizada de ácido clorogénico beneficioso.
Riesgos de enfermedades del azúcar en la sangre alto-normal
 Cáncer: Numerosos estudios, incluido uno publicado en la edición en línea del 17 de mayo de 2010 de The Oncologist que era tan grande que incluía a la mitad de todos los diabéticos tipo 2 en Suecia35, encontraron que, aparte de los riesgos conocidos de cáncer entre los diabéticos diagnosticados, 36-38 el riesgo de algunos tipos de cáncer aumentó directamente con los niveles de azúcar en la sangre, incluso entre las personas sin diabetes. Los riesgos de cáncer de endometrio,39 páncreas,40 colon,41,42 y tumores colorrectales de naturaleza más agresiva aumentaron al unísono con los niveles de glucosa a medida que subían dentro del rango normal.43
Cáncer: Numerosos estudios, incluido uno publicado en la edición en línea del 17 de mayo de 2010 de The Oncologist que era tan grande que incluía a la mitad de todos los diabéticos tipo 2 en Suecia35, encontraron que, aparte de los riesgos conocidos de cáncer entre los diabéticos diagnosticados, 36-38 el riesgo de algunos tipos de cáncer aumentó directamente con los niveles de azúcar en la sangre, incluso entre las personas sin diabetes. Los riesgos de cáncer de endometrio,39 páncreas,40 colon,41,42 y tumores colorrectales de naturaleza más agresiva aumentaron al unísono con los niveles de glucosa a medida que subían dentro del rango normal.43
Enfermedad cardiovascular: los sujetos mostraron riesgos de eventos cardiovasculares, enfermedades cardiovasculares y mortalidad cardiovascular que aumentaron en relación directa con los niveles de glucosa elevados, pero  aún altos en lo normal.44-48 Un investigador comentó que dentro de los límites, cuanto más bajos son los niveles de glucosa, incluso entre los que no tienen diabetes, menor es el riesgo cardiovascular. El riesgo de enfermedad arterial coronaria fue el doble en pacientes con niveles de glucosa después de las comidas entre 157 y 189 mg/dl en comparación con aquellos con niveles por debajo de 144 mg/dl.49 Mientras que la diabetes se define como niveles regulares de glucosa después de las comidas de 200 mg /dL, un equipo de investigación encontró un riesgo de accidente cerebrovascular que aumentaba a medida que los niveles de glucosa en ayunas superaban los 83 mg/dL. De hecho, cada aumento de 18 mg/dl por encima de 83 resultó en un 27 % más de riesgo de morir por accidente cerebrovascular.14
aún altos en lo normal.44-48 Un investigador comentó que dentro de los límites, cuanto más bajos son los niveles de glucosa, incluso entre los que no tienen diabetes, menor es el riesgo cardiovascular. El riesgo de enfermedad arterial coronaria fue el doble en pacientes con niveles de glucosa después de las comidas entre 157 y 189 mg/dl en comparación con aquellos con niveles por debajo de 144 mg/dl.49 Mientras que la diabetes se define como niveles regulares de glucosa después de las comidas de 200 mg /dL, un equipo de investigación encontró un riesgo de accidente cerebrovascular que aumentaba a medida que los niveles de glucosa en ayunas superaban los 83 mg/dL. De hecho, cada aumento de 18 mg/dl por encima de 83 resultó en un 27 % más de riesgo de morir por accidente cerebrovascular.14
Deterioro cognitivo: A medida que aumenta el azúcar en la sangre, ya sea dentro de los rangos normales o diabéticos, aumenta el riesgo de este deterioro cognitivo leve y demencia.50,51
Enfermedad renal: Los aumentos repentinos en el nivel de azúcar en la sangre promovieron una mayor producción de tejido renal fibroso, que causa la enfermedad renal, que un nivel alto pero constante de azúcar en la sangre.52 Los autores del estudio sugirieron que pueden ser las fluctuaciones en la glucosa, más que los niveles mismos, lo que produce las complicaciones vasculares implicadas en el daño renal. Otro estudio encontró un aumento directo en la enfermedad renal crónica a medida que aumentaban los niveles de hemoglobina A1c (un marcador del control de la glucosa a largo plazo).53
Disfunción pancreática: las células beta ubicadas en el páncreas producen la insulina que ayuda a controlar el azúcar en la sangre. Pero los niveles altos de glucosa pueden hacer que estas células sean disfuncionales, lo que aumenta el riesgo de diabetes tipo 2. Los investigadores descubrieron que la disfunción leve de las células beta ya era detectable en aquellos cuyos niveles de glucosa aumentaron dos horas después de comer, a pesar de permanecer completamente dentro del rango considerado normal por el establecimiento médico.54
Retinopatía diabética: los niveles altos de glucosa precipitan la retinopatía diabética: daño a la retina que puede provocar ceguera. En un estudio, se diagnosticó retinopatía en el 13 % de las personas que luego evolucionaron a diabetes y en el 8 % de las que nunca evolucionaron a diabetes.55
Neuropatía: como era de esperar, los pacientes con daño en el sistema nervioso (neuropatía) cuyas lecturas de glucosa posprandiales (después de las comidas) estaban por encima del umbral diabético, mostraron daño en sus fibras nerviosas grandes. Sin embargo, los pacientes con neuropatía cuyas lecturas de glucosa, aunque elevadas, se mantuvieron dentro del rango normal aún mostraban daño en sus pequeñas fibras nerviosas. Dentro de cualquier rango de azúcar en la sangre, informó la revista Neurology en 2003, cuanto mayor es la glucosa, mayor es la participación de las fibras nerviosas grandes.56 Otro estudio de daño nervioso en 2006 confirmó estos resultados.57
El extracto de grano de café verde contiene un compuesto natural (ácido clorogénico) que reduce el azúcar en la sangre al inhibir la enzima glucosa-6-fosfatasa.
La glucosa-6-fosfatasa aumenta el azúcar en la sangre al promover la creación de nueva glucosa (gluconeogénesis) e inducir la liberación de glucosa almacenada en el hígado (glucogenólisis).
Las personas con glucosa en ayunas por encima de 85 mg/dL, o cuya prueba de tolerancia a la glucosa oral muestre aumentos de glucosa posprandiales de dos horas por encima de 125 mg/dL, deben considerar tomar de 200 a 400 mg de extracto de grano de café verde estandarizado dos o tres veces al día, treinta veces al día. cinco minutos antes de las comidas.
Para aclarar el riesgo posprandial (después de las comidas), si su nivel de glucosa en ayunas es de 85 mg/dL, pero una prueba de tolerancia a la glucosa muestra un nivel de glucosa en sangre superior a 125 mg/dL después de dos horas, entonces es probable que sufra de efectos secundarios tóxicos. aumentos repentinos de glucosa en las comidas que se pueden neutralizar tomando extracto de grano de café verde antes de la mayoría de las comidas.
La mayoría de las personas que envejecen sufren una sobrecarga de glucosa tanto en ayunas como posprandial, y deben tomar medidas para suprimir la peligrosa enzima glucosa-6-fosfatasa.
Resumen
La necesidad de redefinir la diabetes es fundamental porque el riesgo de muerte prematura y enfermedad aumenta considerablemente con niveles de azúcar en sangre en ayunas superiores a 85 mg/dl.
Además, el impacto insidioso de los picos de azúcar en la sangre después de las comidas pasa desapercibido, lo que expone a la gran mayoría de las personas a un riesgo acelerado de enfermedades.
Detrás de este peligro está el papel poco apreciado de la glucosa-6-fosfatasa en la creación y liberación de glucosa adicional en la sangre. Esta enzima, que ayuda a regular el azúcar en la sangre cuando eres joven, puede desencadenar de manera inapropiada un peligroso aumento de azúcar en la sangre después de las comidas a medida que envejeces.
Científicos de vanguardia han identificado un arma revolucionaria para controlar estos aumentos repentinos: el extracto de grano de café verde. Este ingrediente natural contiene un compuesto llamado ácido clorogénico que se ha demostrado que apunta a la glucosa-6-fosfatasa y reduce los niveles de azúcar en la sangre después del consumo hasta en un 32%.
Un hallazgo consistente en aquellos que restringen su consumo de calorías es niveles de glucosa en sangre notablemente más bajos. Los entusiastas de la longevidad ahora pueden beneficiarse de un extracto de grano de café verde novedoso pero natural para combatir los procesos internos que causan elevaciones peligrosas en la glucosa en sangre.
Material utilizado con permiso de Life Extension. Reservados todos los derechos.
1. Nagendran MV. Effect of green coffee bean extract (GCE), High in Chlorogenic Acids, on Glucose Metabolism. Poster presentation number: 45-LB-P. Obesity 2011, the 29th Annual Scientific Meeting of the Obesity Society. Orlando, Florida. October 1-5, 2011.
2. Nichols GA, Hillier TA, Brown JB. Normal fasting plasma glucose and risk of type 2 diabetes diagnosis. Am J Med. 2008 Jun;121(6):519-24.
3. Kato M, Noda M, Suga H, Matsumoto M, Kanazawa Y. Fasting plasma glucose and incidence of diabetes—implication for the threshold for impaired fasting glucose: results from the population-based Omiya MA cohort study. J Atheroscler Thromb. 2009;16(6):857-61.
4. Available at: http://diabetes.niddk.nih.gov/dm/pubs/diagnosis/#diagnosis. Accessed August 15, 2011.
5. Glucose tolerance and mortality: comparison of WHO and American Diabetes Association diagnostic criteria. The DECODE study group. European Diabetes Epidemiology Group. Diabetes Epidemiology: Collaborative analysis Of Diagnostic criteria in Europe. Lancet. 1999 Aug 21;354(9179):617-21.
6. Nakagami T. Hyperglycaemia and mortality from all causes and from cardiovascular disease in five populations of Asian origin. Diabetologia. 2004 Mar;47(3):385-94.
7. Miura K, Kitahara Y, Yamagishi S. Combination therapy with nateglinide and vildagliptin improves postprandial metabolic derangements in Zucker fatty rats. Horm Metab Res. 2010 Sep;42(10):731-5.
8. Monnier L, Colette C. Glycemic variability: should we and can we prevent it? Diabetes Care. 2008 Feb;31 Suppl 2:S150-4.
9. Monnier L, Colette C, Owens DR. Glycemic variability: the third component of the dysglycemia in diabetes. Is it important? How to measure it? J Diabetes Sci Technol. 2008 Nov;2(6):1094-100.
10. Triggle CR. The early effects of elevated glucose on endothelial function as a target in the treatment of type 2 diabetes. Timely Top Med Cardiovasc Dis. 2008;12:E3
11. Gerstein HC, Pais P, Pogue J, Yusuf S. Relationship of glucose and insulin levels to the risk of myocardial infarction: a case-control study. J Am Coll Cardiol. 1999 Mar;33(3):612-9.
12. Lin HJ, Lee BC, Ho YL, et al. Postprandial glucose improves the risk prediction of cardiovascular death beyond the metabolic syndrome in the nondiabetic population. Diabetes Care. 2009 Sep;32(9):1721-6.
13. Yu PC, Bosnyak Z, Ceriello A. The importance of glycated haemoglobin (HbA(1c)) and postprandial glucose (PPG) control on cardiovascular outcomes in patients with type 2 diabetes. Diabetes Res Clin Pract. 2010 Jul;89(1):1-9.
14. Batty GD, Kivimäki M, Smith GD, Marmot MG, Shipley MJ. Post-challenge blood glucose concentration and stroke mortality rates in non-diabetic men in London: 38-year follow-up of the original Whitehall prospective cohort study. Diabetologia. 2008 July;51(7):1123-6.
15. Hemmerle H, Burger HJ, Below P, et al. Chlorogenic acid and synthetic chlorogenic acid derivatives: novel inhibitors of hepatic glucose-6-phosphate translocase. J Med Chem. 1997 Jan 17;40(2):137-45.
16. Arion WJ, Canfield WK, Ramos FC, et al. Chlorogenic acid and hydroxynitrobenzaldehyde: new inhibitors of hepatic glucose 6-phosphatase. Arch Biochem Biophys. 1997 Mar 15;339(2):315-22.
17. Rizza RA. Pathogenesis of fasting and postprandial hyperglycemia in type 2 diabetes: implications for therapy. Diabetes. 2010 Nov;59(11):2697-707.
18. Henry-Vitrac C, Ibarra A, Roller M, Merillon JM, Vitrac X. Contribution of chlorogenic acids to the inhibition of human hepatic glucose-6-phosphatase activity in vitro by Svetol, a standardized decaffeinated green coffee extract. J Agric Food Chem. 2010 Apr 14;58(7):4141-4.
19. Salazar-Martinez E, Willett WC, Ascherio A, et al. Coffee consumption and risk for type 2 diabetes mellitus. Ann Intern Med. 2004 Jan 6;140(1):1-8.
20. Pereira MA, Parker ED, Folsom AR. Coffee consumption and risk of type 2 diabetes mellitus: an 11-year prospective study of 28,812 postmenopausal women. Arch Intern Med. 2006 Jun 26;166(12):1311-6.
21. Johnston KL, Clifford MN, Morgan LM. Coffee acutely modifies gastrointestinal hormone secretion and glucose tolerance in humans: glycemic effects of chlorogenic acid and caffeine. Am J Clin Nutr. 2003 Oct;78(4):728-33.
22. Bidel S, Hu G, Sundvall J, Kaprio J, Tuomilehto J. Effects of coffee consumption on glucose tolerance, serum glucose and insulin levels–a cross-sectional analysis. Horm Metab Res. 2006 Jan;38(1):38-43.
23. van Dam RM, Feskens EJM. Coffee consumption and risk of type 2 diabetes mellitus. Lancet. 2002 Nov 9;360(9344):1477-8.
24. Murase T, Misawa K, Minegishi Y, Aoki M, Ominami H, Suzuki Y, Shibuya Y, Hase T. Coffee polyphenols suppress diet-induced body fat accumulation by downregulating SREBP-1c and related molecules in C57BL/6J mice. Am J Physiol Endocrinol Metab. 2011 Jan;300(1):E122-33.
25. Henry-Vitrac C, Ibarra A, Roller M, Merillon JM, Vitrac X. Contribution of chlorogenic acids to the inhibition of human hepatic glucose-6-phosphatase activity in vitro by Svetol, a standardized decaffeinated green coffee extract. J Agric Food Chem. 2010 Apr 14;58(7):4141-4.
26. Andrade-Cetto A, Vazquez RC. Gluconeogenesis inhibition and phytochemical composition of two Cecropia species. J Ethnopharmacol. 2010 Jul 6;130(1):93-7.
27. Bassoli BK, Cassolla P, Borba-Murad GR, et al. Chlorogenic acid reduces the plasma glucose peak in the oral glucose tolerance test: effects on hepatic glucose release and glycaemia. Cell Biochem Funct. 2008 Apr;26(3):320-8.
28. Ishikawa A, Yamashita H, Hiemori M, et al. Characterization of inhibitors of postprandial hyperglycemia from the leaves of Nerium indicum. J Nutr Sci Vitaminol (Tokyo). 2007 Apr;53(2):166-73.
29. Alonso-Castro AJ, Miranda-Torres AC, Gonzalez-Chavez MM, Salazar-Olivo LA. Cecropia obtusifolia Bertol and its active compound, chlorogenic acid, stimulate 2-NBDglucose uptake in both insulin-sensitive and insulin-resistant 3T3 adipocytes. J Ethnopharmacol. 2008 Dec 8;120(3):458-64.
30. Rodriguez de Sotillo DV, Hadley M, Sotillo JE. Insulin receptor exon 11+/- is expressed in Zucker (fa/fa) rats, and chlorogenic acid modifies their plasma insulin and liver protein and DNA. J Nutr Biochem. 2006 Jan;17(1):63-71.
31. Herrera-Arellano A, Aguilar-Santamaria L, Garcia-Hernandez B, Nicasio-Torres P, Tortoriello J. Clinical trial of Cecropia obtusifolia and Marrubium vulgare leaf extracts on blood glucose and serum lipids in type 2 diabetics. Phytomedicine. 2004 Nov;11(7-8):561-6.
32. Thom E. The effect of chlorogenic acid enriched coffee on glucose absorption in healthy volunteers and its effect on body mass when used long-term in overweight and obese people. J Int Med Res. 2007 Nov-Dec;35(6):900-8.
33. van Dijk AE, Olthof MR, Meeuse JC, Seebus E, Heine RJ, van Dam RM. Acute effects of decaffeinated coffee and the major coffee components chlorogenic acid and trigonelline on glucose tolerance. Diabetes Care. 2009 Jun;32(6):1023-5.
34. Zhang LT, Chang CQ, Liu Y, Chen ZM. Effect of chlorogenic acid on disordered glucose and lipid metabolism in db/db mice and its mechanism. Zhongguo Yi Xue Ke Xue Yuan Xue Bao. 2011 Jun;33(3):281-6.
35. Hemminki K, Li X, Sundquist J, Sundquist K. Risk of cancer following hospitalization for type 2 diabetes. The Oncologist. 2010;15(6):548-55. Epub 2010 May 17.
36. Czyzyk A, Szczepanik Z. Diabetes mellitus and cancer. Eur J Intern Med. 2000 Oct;11(5):245-52.
37. Vigneri P, Frasca F, Sciacca L, Pandini G, Vigneri R. Diabetes and cancer. Endocr Relat Cancer. 2009 Dec;16(4):1103-23.
38. Martin-Castillo B, Vazquez-Martin A, Oliveras-Ferraros C, Menendez JA. Metformin and cancer: doses, mechanisms and the dandelion and hormetic phenomena. Cell Cycle. 2010 Mar 21;9(6):1057-64.
39. Cust AE, Kaaks R, Friedenreich C, Bonnet F, et al. Metabolic syndrome, plasma lipid, lipoprotein and glucose levels, and endometrial cancer risk in the European Prospective Investigation into Cancer and Nutrition EPIC. Endocr Relat Cancer. 2007 Sep;14(3):755-67.
40. Rosato V, Tavani A, Bosetti C, et al. Metabolic syndrome and pancreatic cancer risk: a case-control study in Italy and meta-analysis. Metabolism. 2011 May 5.
41. Schoen RE, Tangen CM, Kuller LH, et al. Increased blood glucose and insulin, body size, and incident colorectal cancer. J Natl Cancer Inst. 1999 Jul 7;91(13):1147-54.
42. Aleksandrova K, Boeing H, Jenab M, et al. Metabolic syndrome and risks of colon and rectal cancer: the European Prospective Investigation into Cancer and Nutrition Study. Cancer Prev Res (Phila). 2011 Jun 22.
43. Healy L, Howard J, Ryan A, et al. Metabolic syndrome and leptin are associated with adverse pathological features in male colorectal cancer patients. Colorectal Dis. 2011 Jan 20.
44. Pan WH, Cedres LB, Liu K, et al. Relationships of clinical diabetes and symptomatic hyperglycaemia to risk of coronary heart disease mortality in men and women. Am J Epidemiol. 1986;123:504-16.
45. Wilson PWF, Cupples LA, Kannel WB. Is hyperglycaemia associated with cardiovascular disease? The Framingham Study. Am Heart J. 1991 Feb;121(2 Pt 1):586-90.
46. de Vegt F, Dekker JM, Ruhe HG, et al. Hyperglycaemia is associated with all-cause and cardiovascular mortality in the Hoorn population: the Hoorn study. Diabetologia. 1999 Aug;42(8):926-31.
47. Saydah SH, Miret M, Sung J, Varas C, Gause D, Brancati FL. Post-challenge hyperglycemia and mortality in a national sample of U.S. adults. Diabetes Care. 2001;24:1397-402.
48. Coutinho M, Gerstein H, Poque J, Wang Y, Yusuf S. The relationship between glucose and incident cardiovascular events: a meta regression analysis of published data from 20 studies of 95,783 individuals followed for 12.4 years. Diabetes Care. 1999;22:233–40.
49. Donahue RP, Abbott RD, Reed DM, et al: Postchallenge glucose concentration and coronary heart disease in men of Japanese ancestry. Honolulu Heart Program. Diabetes. 1987 Jun;36 (6):689-92.
50. Tali Cukierman-Yaffe T, Gerstein HC, Williamson JD. Relationship between baseline glycemic control and cognitive function in individuals with type 2 diabetes and other cardiovascular risk factors: the action to control cardiovascular risk in diabetes-memory in diabetes (ACCORD-MIND) trial. Diabetes Care. 2009 Feb;32(2):221-6.
51. Sonnen JA, Larson EB, Brickell K. Different patterns of cerebral injury in dementia with or without diabetes. Arch Neurol. 2009 Mar;66(3):315-322.
52. Polhill TS, Saad S, Poronnik S, Fulcher GR, Pollock CR. Short-term peaks in glucose promote renal fibrogenesis independently of total glucose exposure. Am J Physiol Renal Physiol. 2004 Aug;287(2):F268-73.
53. Bash, LD, Selvin E, Steffes M, Coresh J, Astor BC. Poor glycemic control in diabetes and the risk of incident kidney disease even in the absence of albuminuria and retinopathy: atherosclerosis risk in communities (ARIC) study. Arch Intern Med. 2008 Dec 8/22;168(22):2440-7.
54. Gastaldelli A, Ferrannini E, Miyazaki Y, Matsuda M, De Fronzo RA, San Antonio metabolism study. Beta-cell dysfunction and glucose intolerance: results from the San Antonio metabolism (SAM) study. Diabetologia 2004 Jan;47(1):31-9.
55. Available at: http://docnews.diabetesjournals.org/content/2/8/1.2.full. Accessed August 16, 2011.
56. Sumner CJ, Sheth S, Griffin JW, Cornblath DR, Polydefkis M. The spectrum of neuropathy in diabetes and impaired glucose tolerance. Neurology. 2003 Jan 14;60(1):108-11.
57. Hoffman-Snyder C; Smith BE; Ross MA; Hernandez J; Bosch EP. Value of the oral glucose tolerance test in the evaluation of chronic idiopathic axonal polyneuropathy. Arch Neurol. 2006 Aug;63(8):1075-9.
58. van Dam RM, Feskens EJ. Coffee consumption and risk of type 2 diabetes mellitus. Lancet. 2002 Nov 9;360(9344):1477-8.
59. Rosengren A, Dotevall A, Wilhelmsen L, Thelle D, Johansson S. Coffee and incidence of diabetes in Swedish women: a prospective 18-year follow-up study. J Intern Med. 2004 Jan;255(1):89-95.
60. Huxley R, Lee CM, Barzi F, et al. Coffee, decaffeinated coffee, and tea consumption in relation to incident type 2 diabetes mellitus: a systematic review with meta-analysis. Arch Intern Med. 2009 Dec 14;169(22):2053-63.
61. Salazar-Martinez E, Willett WC, Ascherio A, et al. Coffee consumption and risk for type 2 diabetes mellitus. Ann Intern Med. 2004 Jan 6;140(1):1-8.
62. Butt MS, Sultan MT. Coffee and its consumption: benefits and risks. Crit Rev Food Sci Nutr. 2011 Apr;51(4):363-73.
63. Granado-Serrano AB, Martin MA, Izquierdo-Pulido M, Goya L, Bravo L, Ramos S. Molecular mechanisms of (-)-epicatechin and chlorogenic acid on the regulation of the apoptotic and survival/proliferation pathways in a human hepatoma cell line. J Agric Food Chem. 2007 Mar 7;55(5):2020-7.
64. Kang NJ, Lee KW, Kim BH, et al. Coffee phenolic phytochemicals suppress colon cancer metastasis by targeting MEK and TOPK. Carcinogenesis. 2011 Jun;32(6):921-8.
65. Rakshit S, Mandal L, Pal BC, et al. Involvement of ROS in chlorogenic acid-induced apoptosis of Bcr-Abl+ CML cells. Biochem Pharmacol. 2010 Dec 1;80(11):1662-75.
66. Tai J, Cheung S, Chan E, Hasman D. Antiproliferation effect of commercially brewed coffees on human ovarian cancer cells in vitro. Nutr Cancer. 2010;62(8):1044-57.
67. Larsson SC, Virtamo J, Wolk A. Coffee consumption and risk of stroke in women. Stroke. 2011 Apr;42(4):908-12.
68. Panagiotakos DB, Pitsavos C, Chrysohoou C, Kokkinos P, Toutouzas P, Stefanadis C. The J-shaped effect of coffee consumption on the risk of developing acute coronary syndromes: the CARDIO2000 case-control study. J Nutr. 2003 Oct;133(10):3228-32.
69. Zhang Y, Lee ET, Cowan LD, Fabsitz RR, Howard BV. Coffee consumption and the incidence of type 2 diabetes in men and women with normal glucose tolerance: the Strong Heart Study. Nutr Metab Cardiovasc Dis. 2011 Jun;21(6):418-23.
70. Available at: http://www.ico.org/caffeine.asp. Accessed July 21, 2011.
71. Suzuki A, Fujii A, Yamamoto N, et al. Improvement of hypertension and vascular dysfunction by hydroxyhydroquinone-free coffee in a genetic model of hypertension. FEBS Lett. 2006 Apr 17;580(9):2317-22.
72. Yamaguchi T, Chikama A, Mori K, et al. Hydroxyhydroquinone-free coffee: a double-blind, randomized controlled dose-response study of blood pressure. Nutr Metab Cardiovasc Dis. 2008 Jul;18(6):408-14.


